Malaria: Ursachen und Symptome der Tropenkrankheit
Gefährliche Tropenkrankheit
Der Begriff Malaria stammt aus dem Italienischen und bedeutet übersetzt etwa so viel wie “schlechte Luft”. Das leitet sich daher ab, dass die Ursachen der Krankheit früher dem Einfluss der Luft in Sumpfgebieten sowie tropischen und subtropischen Gegenden zugeschrieben wurden. Eine andere alte Bezeichnung für die Krankheit ist daher auch Sumpffieber. Malaria ist eine der häufigsten Infektionskrankheiten, an der laut Weltmalariareport der Weltgesundheitsorganisation (WHO) jährlich weltweit noch immer knapp 200 Millionen Menschen erkranken.
Die Krankheitserreger kommen in den subtropischen und tropischen Regionen aller Kontinente mit Ausnahme Australiens vor. In Deutschland und in fast allen anderen Ländern Europas gilt Malaria als Reisekrankheit, mit der sich Patienten bei Aufenthalten in den Verbreitungsländern infizieren. In Einzelfällen kann “Flughafen-Malaria” in Form von Mücken, die sich an Bord von Flugzeugen verbergen, in eigentlich malariafreien Regionen auftreten.
Ursachen: Durch Mückenstiche übertragene Erreger
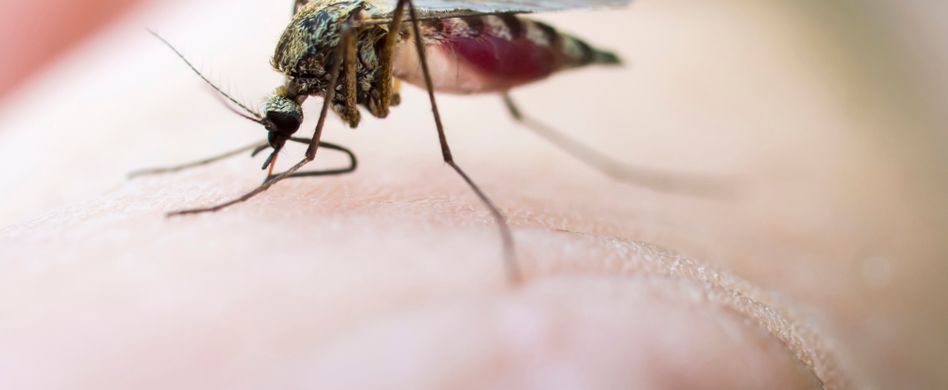
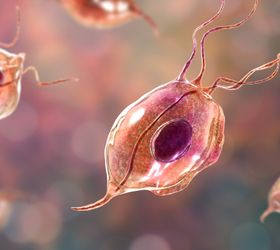
Die tatsächlichen Ursachen für Malaria waren lange Zeit unbekannt. Erst im späten 19. Jahrhundert wies der Engländer Ronald Ross den Übertragungsweg des Erregers über die Anopheles-Mücke nach. Diese tropische und subtropische Mückengattung dient bestimmten Einzellern, den sogenannten Plasmodien als Wirt. Diese Plasmodien sind es, die unterschiedliche Formen von Malaria verursachen.
Sticht eine Anopheles-Mücke einen Menschen, gelangen die Plasmodien über den Mückenspeichel ins Blut. Im menschlichen Körper wandern sie zuerst zur Leber, wo sie sich vermehren und zu sogenannten Schizonten heranreifen. Teilen sich die Schizonten, werden sogenannte Meroziten freigesetzt, die massenhaft die roten Blutkörperchen befallen. In den Blutkörperchen reifen die Erreger wieder zu Schizonten heran, die weitere Meroziten freisetzen und die Blutzelle schließlich zerstören. Diese Vermehrung der Malaria-Erreger geschieht zyklisch. Dadurch, dass der Körper bei der Zerstörung der roten Blutkörperchen bestimmte Botenstoffe freisetzt, entsteht das für Malaria typische, hohe Fieber.
Symptome der Infektionskrankheit
Wenn man von einer Malaria-Mücke gestochen wurde, vergeht in der Regel einige Zeit, bis die ersten Symptome auftreten. Je nach Erregerart kann diese Inkubationszeit unterschiedlich lang sein. Wer in einem Malariagebiet im Urlaub oder anderweitig auf Reisen war, sollte daher sofort einen Arzt aufsuchen, wenn er bei seiner Rückkehr Symptome wie Fieber, Gliederschmerzen oder Abgeschlagenheit bemerkt.
Allgemein beginnt Malaria zumeist mit unspezifischen Beschwerden, wie sie auch ein grippaler Infekt hervorrufen könnte: Fieber sowie ein allgemeines Krankheitsgefühl mit Kopf- und Gliederschmerzen. Bei einigen Malariaarten treten danach in bestimmten Abständen Fieberschübe auf, von denen sich die Bezeichnung “Wechselfieber” ableitet, unter der die Krankheit ebenfalls bekannt ist.
Der Malaria-Erreger wird nur über das Blut übertragen. Daher kann es zwar neben dem Stich der Anopheles-Mücke auch durch kontaminierte Bluttransfusionen oder Injektionsnadeln zu Infektionen kommen – diese Übertragungswege kommen in Deutschland jedoch so gut wie gar nicht vor. Auch die Übertragung von der Mutter auf das ungeborene Kind spielt hierzulande kaum eine Rolle.
Diagnose der Krankheit
Wenn nach einer Reise in ein Malariagebiet grippeähnliche Symptome auftreten, liegt der Verdacht auf eine Infektion mit der Tropenkrankheit nahe. Genau diagnostiziert wird Malaria dann mithilfe einer mikroskopischen Blutuntersuchung, mit deren Hilfe sich die Erreger im Blut nachweisen lassen. Die Existenz von Malaria-Plasmodien im Blut ist jedoch nicht immer Beweis für eine Infektion – auch semiimmune Bewohner von Malariaregionen können den Erreger in sich tragen. In anderen Fällen liegt eine Malaria-Erkrankung vor, obwohl die Erregerdichte im Blut in der Frühphase der Krankheit noch gering ist.
Eine andere Methode, eine Malariainfektion nachzuweisen, ist der sogenannte Schnelltest – ein Teststreifen, der ähnlich wie eine Blutzuckermessung funktioniert. Dabei werden spezielle, für den Erreger typische Proteine in einem Tropfen Blut nachgewiesen. Auch der Malaria-Schnelltest ist jedoch nicht immer exakt. Bei einer sehr geringen Dichte von Erregern im Blut können fälschlich negative Ergebnisse angezeigt werden. Der Test sollte daher auch bei negativem Ergebnis im Abstand von 24 und 48 Stunden jeweils noch einmal durchgeführt werden.
Malaria tropica
Es gibt verschiedene Malariaarten, die sich anhand ihrer Symptome und ihrer Inkubationszeit unterscheiden. Zu den bekanntesten Formen zählen Malaria tropica, Malaria tertiana und Malaria quartana.
Malaria tropica gilt als die gefährlichste Malaria-Variante. Etwa 80 Prozent aller Malariainfektionen zählen zur Malaria tropica, die von der Erregervariante Plasmodium falciparum verursacht wird. Die Inkubationszeit kann bei dieser Malariaart zwischen sieben und 20 Tagen betragen. Sie äußert sich in der Anfangsphase zumeist mit Kopf- und Gliederschmerzen und leicht erhöhter Temperatur. Im Gegensatz zu den rhythmischen Fieberschüben der anderen Varianten verlaufen die Fieberattacken hier sehr unregelmäßig. Dazu können auch von Fieber begleitete Durchfälle auftreten.
Im Gegensatz zu anderen Malariaarten entwickeln sich hier alle Schizonten, die in den Leberzellen heranwachsen, zu reifen Zellen und verbreiten sich in Form von Merozoiten auf die roten Blutkörperchen. Dadurch, dass eine extrem große Menge an Blutkörperchen befallen wird, verläuft diese Krankheitsvariante besonders schwer. Unbehandelt sterben 20 Prozent der Erkrankten und auch mit Behandlung beträgt die Todesrate immerhin noch zwei Prozent.
Malaria tropica kann unter anderem zu Vergrößerungen der Milz führen, da diese die durch den Erreger beschädigten Blutkörperchen abbauen muss und dadurch überstrapaziert wird. Wird die Milz zu groß, kann die Milzkapsel einreißen. Eine solche Milzruptur wird von inneren Blutungen begleitet. Auch die Lunge kann von dieser Malariavariante betroffen sein. Wenn Wasseransammlungen im Organ entstehen, spricht man von sogenannten Ödemen. Werden die Nieren nicht mehr ausreichend mit Blut versorgt, kann Malaria tropica auch zu temporärem Nierenversagen führen. Auch Leberversagen, verschiedene Lähmungen, Herzmuskelschäden und Blutarmut sind mögliche Folgen. Dringen die Erreger ins zentrale Nervensystem vor, kann es zu Blutungen im Gehirn kommen, die Krämpfe, Lähmungen und Bewusstseinstörungen hervorrufen können. Eine solche zerebrale Malaria, die mit einer Schädigung des zentralen Nervensystems einhergeht, kann ein Koma hervorrufen oder sogar mit dem Tod enden.
Malaria tertiana und Malaria quartana
Die Inkubationszeit der selteneren Malaria tertiana beträgt zwölf bis 18 Tage. Die von der Erregervariante Plasmodium vivax oder Plasmodium ovale hervorgerufene Infektion äußert sich mit plötzlichen Fieberschüben, die regelmäßig alle 48 Stunden wiederkehren. Die Fieberschübe dauern jeweils etwa drei bis vier Stunden an und sind von Schüttelfrost und Schweißausbrüchen begleitet. Der Name Malaria tertiana leitet sich vom Dreitagesrhytmus der Krankheit ab: Nach einem Fieberschub von bis zu 40 Grad folgt ein fieberfreier zweiter Tag, bevor am dritten Tag der nächste Fieberschub auftritt. Diese Form der Krankheit verläuft nur in seltenen Fällen tödlich.
Die ersten Symptome von Malaria quartana können 18 bis 50 Tage nach dem Stich der Anopheles-Mücke auftreten. Die Fieberschübe der von Plasmodium malariae verursachten Infektion treten im Abstand von 72 Stunden auf und können Temperaturen von bis zu 40 Grad erreichen. Auch hier wird das Fieber von Schüttelfrost und Schweißausbrüchen begleitet und klingt nach einem etwa dreistündigen Schub wieder ab, bis der nächste Ausbrch kommt. Nisten sich Erreger in der Leber ein, kann es bei dieser Malaria-Form auch Jahre oder sogar Jahrzehnte später noch zu einem erneuten Ausbruch der Krankheit kommen.
Malariaprophylaxe: Malaria vorbeugen
Wer sich mit Malaria infiziert, muss in der Regel stationär im Krankenhaus behandelt werden und erhält dort eine medikamentöse Therapie. Welche Wirkstoffe eingesetzt werden, hängt von Form und Schweregrad der Malariainfektion ab. Damit es gar nicht erst zu einer Infektion mit der Tropenkrankheit kommt, ist es wichtig, bei einer Reise in Malariagebiete für eine entsprechende Prophylaxe zu sorgen. Wer Malaria vorbeugen möchte, braucht vor allem einen sorgfältigen Mückenschutz. Feinmaschige Mückennetze und Mückengitter sorgen dafür, dass die Anopheles-Mücke, die abends und nachts besonders aktiv ist, nicht in geschlossene Räume eindringt oder im Schlaf zustechen kann. Langärmlige Kleidung und Mückenabwehrmittel, sogenannte Repellents, bieten ebenfalls Schutz vor der gefährlichen Mückenart.
Spricht man von Malariaprophylaxe, ist damit in der Regel auch das medikamentöse Vorbeugen der Infektion gemeint. Für die sogenannte Chemoprophylaxe mit Medikamenten sprechen Sie sich am besten mit einem entsprechend informierten Hausarzt ab oder ziehen einen Tropenmediziner zurate – entsprechende Experten finden Sie direkt unter diesem Artikel. Für welche Länder eine solche Prophylaxe nötig ist, können Sie auch der Malariakarte der Deutschen Gesellschaft für Tropenmedizin (DTG) entnehmen. Wichtig ist es, die Medikamente bei einer Reise in Malariaregionen regelmäßig und genau nach Anweisung einzunehmen. Einen hundertprozentigen Schutz erhalten Sie dadurch jedoch nicht, denn die Chemoprophylaxe ist keine Impfung – eine solche Schutzmaßnahme gegen Malaria gibt es noch nicht. Nach der Rückkehr von einer Reise in malariagefährdete Gebiete ist es daher essenziell, auch einige Zeit später noch auf Beschwerden zu achten, die Symptome der Tropenkrankheit sein könnten, und bei Verdacht auf Malaria sofort einen Arzt aufzusuchen.